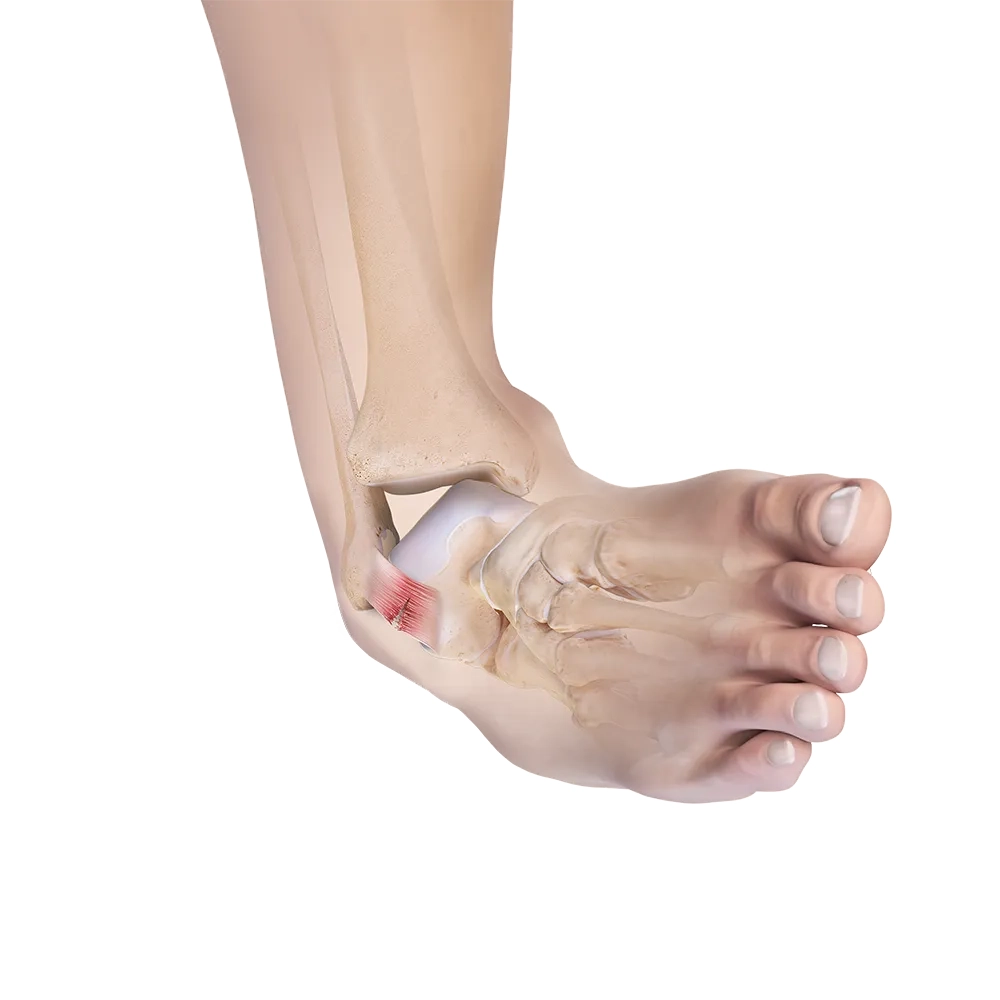
Wanneer de banden onvoldoende stabiliteit geven kan herhaaldelijk zwikken optreden. De enkel kan naar binnen of naar buiten zwikken; dit noemen we instabiliteit van de enkel.
Oorzaken enkelinstabiliteit
Een verzwikking of verstuiking van de enkel kan schade aan de enkelbanden veroorzaken. Banden kunnen oprekken of scheuren. Als er geen of onvoldoende herstel van de banden optreedt kan instabiliteit ontstaan; hierdoor kan het zwikken steeds makkelijk optreden.
Als de enkel dik of pijnlijk is kan dit ook een gevoel van instabiliteit geven, zonder dat de banden beschadigd zijn.
Klachten:
- Regelmatig zwikken
- Zwelling
- Pijn
Diagnose en onderzoek
Vanuit beantwoording van de vragen en eventuele letsels in het verleden kan al een aanwijzing voor enkelinstabiliteit komen. Verder zal er lichamelijk onderzoek gedaan worden, waarbij met specifieke testen de diagnose meer duidelijk wordt.
Vervolgens kan met aanvullend onderzoek: röntgen/ CT scan of MRI scan het gewricht en de banden in beeld worden gebracht, dit kan het stellen van de diagnose ondersteunen.
Behandeling
Niet-operatieve behandeling (Conservatief)
Na het zwikken, als er zwelling bestaat kan koelen, rust en een drukverband verlichting geven. Als de enkel geslonken is kan een brace of tape ondersteuning bieden voor herstel. De enkel dient in deze fase wel bewogen te worden om verstijving te voorkomen.
Soms kan het ook aangeraden worden, na herstel van de banden, bij intensieve of sprotieve belasting een brace of tape te gebruiken om herhaling te voorkomen.
Operatieve behandeling
Enkelbandreconstructie
De uitgerekte banden worden los gemaakt en op de juiste spanning weer vastgezet aan het bot. Dit gebeurt met zogenoemde botankers.
Als het bandweefsel zelf onvoldoende stevig en sterk is, kan gebruikt gemaakt worden van een pees om het bandweefsel te verstevigen. Ook kan van een zogenoemde ‘internal brace’ gebruik gemaakt worden, ter extra versteviging.
Hierbij wordt een stevige band gevormd uit onoplosbare hechtdraden over het bandweefsel geplaatst.
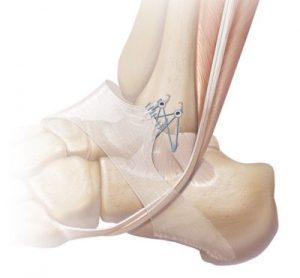
Enkelbandplastiek
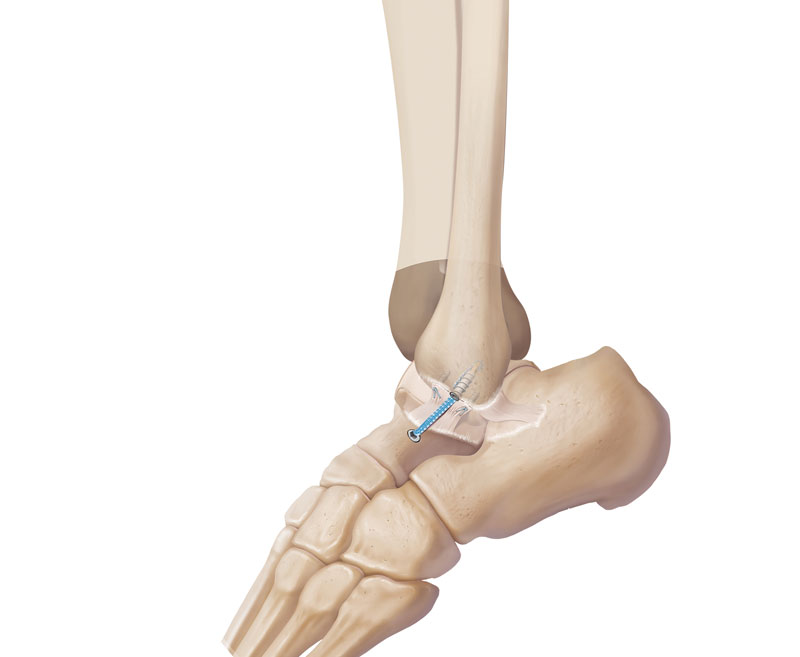
Internal brace
Nabehandeling
De operatie wordt in dagbehandeling uitgevoerd. De eerste 48 uur na de operatie zal er een drukverband om de enkel zitten. Ook wordt een brace of walker gebruikt in de eerste fase na operatie ter ondersteuning. Op de afdeling leert u te lopen met krukken.
Revalidatie en fysiotherapie
De eerste fase van revalidatie wordt rust gecombineerd met oefeningen. Belasten van de voet en enkel mag volgens de instructies van de chirurg. Meestal mag u direct 50% belasten. De Fysiotherapeut kan in de revalidatie een belangrijke ondersteunende rol spelen.
Medicatie
U krijgt pijnstillers en vaak voor de eerste fase na de operatie injecties tegen trombose voorgeschreven.
Controle
De eerste afspraak op de polikliniek bij de orthopedisch chirurg is 6-8 weken na de operatie. Eventuele hechtingen kunnen of in de kliniek of bij de huisarts 2 weken na de operatie verwijderd worden.
De nabehandeling kan in individuele gevallen altijd afwijken van de standaard nabehandeling.
Complicaties
Complicaties bij deze ingreep komen niet vaak voor. Er kan infecties, bloeding of trombose voorkomen. Ook kan door overmatige littekenvorming een stijve enkel ontstaan. In tegenstelling kan ook restspeling of restinstabiliteit van de enkel voorkomen na de operatie. `Een huidzenum in het operatiegebeid kan voor een doof gevoel of tintelingen zorgen. Dit gaat meestal vanzelf over.
Met zorg uitgevoerd door onze specialisten
Succesverhalen
“Ik wilde gewoon weer kunnen sporten — en Jacco begreep dat meteen.” Sport is voor mij altijd de rode draad geweest. Vanaf mijn zevende stond ik op de atletiekbaan, later kwamen fitness, boksen, hyrox ...
Tom (52) had al jaren last van zijn knieën. Als veel reizende professional met een jong gezin was structureel sporten lastig. De klachten begonnen rond zijn veertigste en namen toe: stijve knieën, pijn bij ...
Barbara Admiraal- van Meer (54) – Van turbulentie naar vrijheid Als klein meisje wist ze het al: ze wilde later stewardess worden. Geïnspireerd door een tante die vloog bij Martinair, volgde haar voorbeeld en ...